尿路結石症
尿路結石とは?
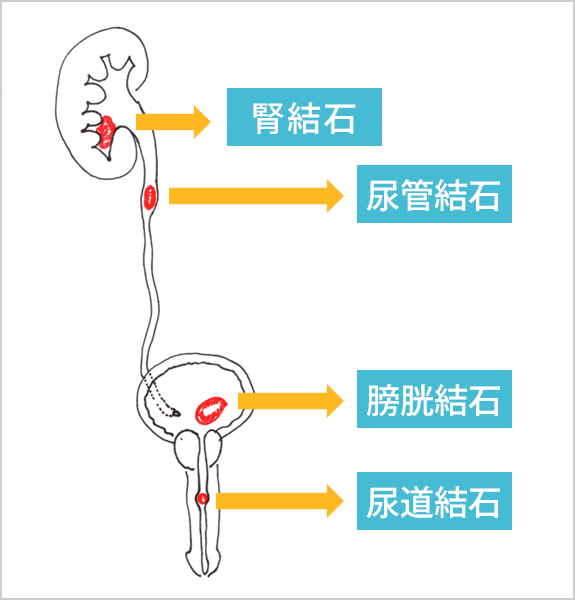
尿路は上流から順に腎、尿管、膀胱、尿道に分けられます。
尿路に結石のある病態を尿路結石症といい、腎・尿管結石は上部尿路結石、膀胱・尿道結石は下部尿管結石と言います。
上部尿路結石においては最初に腎で結石が形成され、これが尿管に下降し、尿管を通過できた結石は通常は膀胱、尿道を通って体外に排出されることになります。
よって同じ結石であってもその時点での位置によって名称が変わることになります(図1)
ちなみに、尿路結石のことを「尿道結石」と言う方を多く見かけますが、尿道に結石が引っ掛かることは非常にまれです。
尿路結石は紀元前エジプト時代のミイラからも発見されており、古来より人類を悩ませてきた疾患です。
日本では近年の生活様式の欧米化に伴い尿路結石にかかる患者さんが増える傾向にあります。 しかし尿路結石の治療(おもに破砕治療)はここ20-30年で急速な進歩を遂げたものの、その病因はいまだに不明な点が多く、多くの患者さんが望んでいる「結石を薬で溶かす治療」などは確立されておらず、再発予防に関しても決め手がないなどの問題を抱えています。
尿路結石は頻度の高い疾患です。10人集まれば1人はいるはず…?

日本での1995年の調査における尿路結石の年間罹患率は人口10万に対し男性は117.5人、女性は46.1人であり、1965年の調査からの30年間で男性は84%、女性は90%も増加しました。
更に2005年の集計では、年間罹患率は男女それぞれ192人、79.3人であり、ここ10年で特に女性において大幅に増加したことが分かります。生涯罹患率は男性15.1%、女性6.8%です。
すなわち男性においては実に7人に1人、女性では16人に1人が一生のうちに1回は尿路結石に罹患するということになります。
年齢階層では20~50才代の働き盛りの年代に多いのが特徴です。
何が原因で結石ができるのでしょう。
尿中で結石の基をなす「結晶」が固まって尿路結石が形成されます。
その過程においては様々な環境因子(食生活、気候など)、促進的因子、抑制的因子が関与すると考えられていますが、
全てが解明されているわけではありません。
実際のところ、尿路結石症のほとんどは原因不明であり、基礎疾患が存在する症例はむしろまれです。
一方、環境因子の影響は重要であり、食事に関しては食生活の欧米化、すなわち動物性蛋白や動物性脂肪の摂取量の増加と野菜摂取量の減少が促進的に関与すると考えられています。
また家族歴も重要で家族親戚に結石患者がいれば発症リスクが高くなります。
一方、尿路結石の基礎疾患として重要なのは原発性副甲状腺機能亢進症という病気で、全尿路結石症の2~5%が本疾患と考えられています。
血液データでカルシウム高値、リン低値があれば本症を疑います。
また高尿酸血症や痛風でも尿路結石の合併が多く認められます。
尿路結石でみられる症状
1) 尿検査
尿路結石において最も患者さんを悩ませる症状が腎疝痛(せんつう)です。
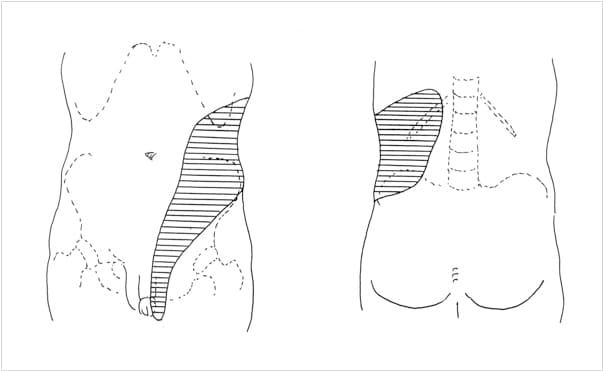
尿管結石により尿管が閉塞すると、その上流で腎被膜が急激に伸展されて発作性の強い疼痛が背中や脇腹を中心に出現し、これを腎疝痛と呼んでいます。その痛みは特徴的で夜間や早朝に発作性に生じ、しばしば「身の置き所のないような」激しい痛みととなり、冷や汗、吐き気などの症状を伴い、救急車で搬送されることも稀ではありません。
また間欠的な痛みであることも特徴で、発作が収まるとほとんど無症状になってしまいます。尿管結石の下降に伴い疼痛は次第に下腹部や鼠径部へと移動します(図2)。また腎疝痛の随伴症状としては共通の神経支配の関連から男性では陰嚢、精巣に、女性では外陰部に痛みを感じることがあります。
2) 血尿
腎結石や尿管結石で腎疝痛を生じている場合は、結石による尿路の直接障害により肉眼的血尿が認められることもあり、顕微鏡レベルの血尿はほぼ必発です。
膀胱結石においても同様に血尿が認められます。
3) 膀胱刺激症状
尿管結石が尿管と膀胱の接続部(尿管膀胱移行部)に到達すると結石が膀胱壁を直接刺激するために頻尿、排尿時痛などの膀胱炎のような症状が出現します。
この膀胱刺激症状が結石の初発症状になることもあり、膀胱炎の疑いで受診した患者さんが最終的に尿管結石と診断されることもあります。
膀胱結石では膀胱粘膜の直接刺激により排尿時痛が出現します。
4) 結石排出(排石)
尿管膀胱移行部を通過して膀胱内に移動した結石であれば、通常は排尿時に尿道を経て体外へ排出されます。
しかし前立腺肥大症や神経因性膀胱などの基礎疾患のある場合は、体外に排出されずに膀胱内に留まって大きな膀胱結石へと成長することもあります。
5) 腎盂腎炎
尿管結石では結石の上流で尿の流れが滞るため細菌感染による腎盂腎炎を併発しやすくなります。
結石を伴う腎盂腎炎は重症化することもあるので、抗菌剤投与や、状況に応じて尿管ステントカテーテル挿入・腎瘻造設などのドレナージ処置が必要になります。
尿路結石の検査と診断
1) 尿検査
尿路結石症では高頻度に顕微鏡レベルの血尿が認められます。結石がX線に写りにくい場合などは、尿検査で血尿が消失して自覚症状も取れていれば結石が出たと判断することもあります。
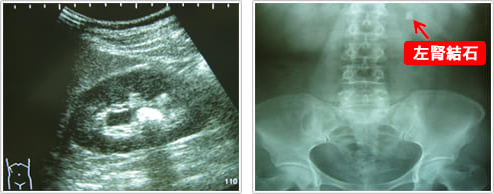
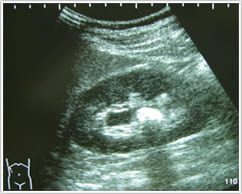
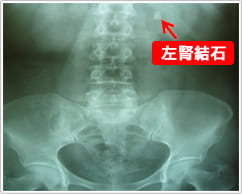
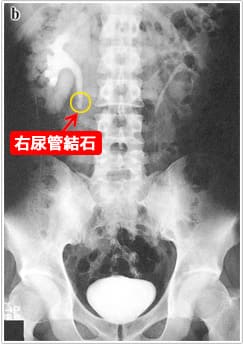
2) X線および超音波検査(当クリニックで施行できます)
尿路結石が疑われる患者の画像初回評価としては腹部超音波検査(図3)と腎から膀胱部まで含めた腹部単純X線撮影 (kidney, ureter, bladder : KUB)(図4)を行います。
これだけで結石の局在診断としては十分な場合もあります。
2) X線および超音波検査 (当クリニックで施行できます)
尿路結石が疑われる患者の画像初回評価としては腹部超音波検査(図3)と腎から膀胱部まで含めた腹部単純X線撮影 (kidney, ureter, bladder : KUB)(図4)を行います。
これだけで結石の局在診断としては十分な場合もあります。
3) IVP(当クリニックで施行できます)
経静脈性腎盂造影(intravenous pyelography: IVPまたはIP) は 尿路通過障害や奇形などの詳細な情報を得るために重要な検査です(図5)。
造影剤を使用するためアレルギーの副作用が問題となりますが、結石の位置を確認し破砕治療を行うプランを立てる上での有用性は高いです。
4) CT(検査は他院を紹介いたします)
X線に写りにくい結石や微小結石もCTでは明瞭に描出されます。また最近普及してきたヘリカルCTでは尿管の走行に沿った再構成画像を作ることで尿管全体を一つの画面で示すことも可能です。
5) 血液・生化学検査
腎機能の評価や基礎疾患、特に原発性副甲状腺機能亢進症や高尿酸血症の検索を目的として血清クレアチニン、尿酸、カルシウム、リンなどの測定が行われます。
尿路結石の治療
1)痛みに対する治療
腎疝痛に対し最も一般的に使用されるのは非ステロイド性消炎鎮痛薬(NSAID)です。
ジクロフェナク坐薬などは即効性があり鎮痛作用も強力なので第1選択として用いられています。
また疝痛発作の予防にNSAID経口剤の投与も有効です。
前述のように尿路結石の患者さんは働き盛りの年代に多いため、疝痛の再発が予想される場合はロキソニンなどの経口薬を予防的に内服した方が良いです。
よく「注射をしてくれ!」と言われることがありますが、疝痛発作時に急速に点滴をすると腎盂内圧が上昇して痛みが増強するばかりか、尿が腎臓の外に漏れ出してしまう(自然溢流)ことがあるので注意が必要です。
また鎮痛薬ペンタゾシンの筋注も有効ですが、吐き気などの症状を悪化させることがあり通常は第1選択としては用いません。
以上の処置でも疼痛が収まらない場合は指圧も有効です。第2~3腰椎横突起の高さで大腰筋外縁近傍に腎兪(じんゆ)と呼ばれるツボがあり、ここを数分間親指で指圧することで腎疝痛が軽減することが知られています。自宅での応急処置としても有用です。
2) 腎・尿管結石の治療
(1) 自然排石の期待
長径5mm以下の結石は自然排石が期待できるので、水分摂取や運動などを促し、状況によって鎮痛剤の投与を行いながら経過観察を行います。
(2) 交感神経α1遮断薬
尿管結石ではα1遮断薬という薬を内服すると排石しやすくなります。
本剤はもともと前立腺肥大症に用いられる薬ですが、尿管の下流~尿管膀胱移行部~前立腺の筋肉を緩める作用があるので結石が流れやすくなります。
(3) 積極的治療
長径10mm以上の結石は自然排石が困難であるため積極的治療の適応です。また長径5~10mmの結石は自然排石する場合もありますが、①強い痛みが続く、②腎盂腎炎の合併、③腎機能悪化の危険、などがあれば積極的治療の適応になります。
治療法は以下に述べるESWL,TUL,PNLの3法が中心となっています。
a. 体外衝撃波結石破砕術(extracorporeal shock wave lithotripsy:ESWL)
体外で発生させた水中衝撃波エネルギーを体内の結石に集束させて破砕し、破砕片を尿とともに排出させる治療法です。
現在、腎・尿管結石の大多数がこのESWLで治療可能となり第一選択となっています。
また、尿管の下流3分の2の場所では衝撃波が届きにくく成功率が落ちるため、下記のTULを勧める場合があります。
b. 経尿道的尿管砕石術 (transurethral ureterolithotripsy;:TUL)
TULは尿道から挿入した細径尿管鏡を尿管内に直接挿入し、結石を直接見ながら破砕する方法です。
砕石装置は圧縮空気を用いた砕石機やレーザーなどが普及しています。
TULはもともとESWL不成功あるいはESWL不適格の尿管結石に対して用いられてきましたが、前述のように最近ではESWLに抵抗性になりやすい中部~下部尿管結石においては第一選択治療となっています。
合併症で問題になるのは尿管壁の穿孔ですが、内視鏡や砕石器械の進歩によりその頻度は1%程度に低下しています。
c. 経皮的腎砕石術 (percutaneous nephrolithotripsy:PNL)
体の外から腎臓内に直接内視鏡を挿入し、結石を直視下に破砕する方法です。ESWLやTULに抵抗性なサイズの大きい腎結石などに用いられます。
腎瘻造設および腎瘻拡張に伴う出血や胸膜損傷のリスクがあるなど、ESWL,TULに比べ侵襲の大きい治療法であり適応は限定されています。
3) 膀胱・尿道結石の治療
自然排出不能と考えられる膀胱・尿道結石に対しては内視鏡下に砕石術を行います。
砕石装置はTUL、PNLと同様のものを用います。サイズの大きい膀胱結石に対しては開放手術(膀胱切石術)が選択されることもあります。
◆当クリニックでは膀胱結石・尿道結石に対して、ホルミウムレーザーを用いた内視鏡的砕石手術を日帰り治療で行っています。
(※術前・術後に経過観察が必要です)
なお、腎結石や尿管結石に関しては当院で手術ができないため、他院へご紹介となります。
詳細は担当医師にご相談ください。
尿路結石の再発予防、経過観察について
カルシウム含有結石の再発率は30~40%と考えられており、再発予防は尿路結石診療の最大の課題のひとつです。
以下にカルシウム含有結石再発予防に有効と考えられる食事指導を挙げました。これらの多くは生活習慣病の予防にもつながる内容と言えます。
① 1日尿量を2000ml以上に保つよう水分を摂取する(ただし炭酸飲料は不可)
② 食事は偏食せず、3食を規則正しく
③ 夕食過食を避け、夕食後就寝まで4時間程度空ける
④ 十分なカルシウムの摂取(ただしサプリメントは不可)
⑤ 砂糖・塩分過剰摂取の制限
⑥ 脂肪過剰摂取の制限
⑦ シュウ酸過剰摂取の制限 (ほうれん草、チョコレート、ナッツ、濃いコーヒーや紅茶などの過度の摂取を避ける)
⑧ 炭水化物(穀物)を十分に摂る
結石が自然排出した後も半年~1年に1回くらいの定期受診をお勧めしています。
尿路結石は最初に腎臓にできますので、数mm大になれば超音波検査で確認することができます。
腎臓内で10㎜以上になった結石はESWLの適応になりますので、尿管に下降して痛みが出る前に治療することも可能になります。
参考文献
塚本 定
臨床病態学 第1版. 東京:ヌーヴェルヒロカワ, 2006: 440-446.